

Mag. Tomaž Rotar, dr.dent.med. je bil rojen 6.3.1972 v Kranju. Osnovno šolo je obiskoval v Radovljici, naravoslovno gimnazijo pa na Jesenicah. Po končani gimnaziji se je vpisal na Medicinsko fakulteto v Ljubljani smer stomatologija. Diplomiral je leta 1997 s povprečno oceno 9,1. Po diplomi se je odločil za magistrski študij in dobil učiteljsko mesto na Medicinski fakulteti. Magistriral je leta 2000. Od takrat dela v zasebni praksi v Radovljici, kjer ima dve ločeni ordinaciji. V zadnjih petih letih je naredil velik korak na področju implantologije in dobil naziv inštruktor pri mednarodni zvezi, ki skrbi za izobraževanje na tem področju (IFZI). Živi v Lescah na Gorenjskem, je poročen in ima dve hčeri. Ves čas ostaja zvest gorništvu in je osvojil nekaj markantnih vrhov širom po svetu.








Vsi prispevki Tomaža Rotarja

Pred leti, ko je bil razvoj moderne implantologije še v povojih je bilo zanimanje znanosti usmerjeno predvsem v problematiko osteointegracije in kostne augumentacije v smislu izboljšanja implantnega ležišča. Za razliko od preteklosti bolezni tkiv okrog vsadkov predstavljajo velik problem v ordinacijah po vsem svetu.
Vnetna dogajanja okrog vsadkov nimajo enega in enostavnega vzroka, zato je iskanje le tega ključnega pomena pri izbiri terapije. Prisotnost patološkega biofilma je največkrat glavni vzrok za omenjeno dogajanje. Znano je, da imajo pacienti , ki trpijo za znaki parodontalne bolezni, znatno večje globine sondiranja okrog zobnih vsadkov, večjo izgubo kosti in znake periimplantitisa, kot pacienti, ki sicer nimajo znakov parodontalne bolezni.
Vzrok periimplantnih bolezni je v mnogih primerih relativno lahko ugotoviti, saj gre za nepravilno oblikovano protetično konstrukcijo, ki jo je težko ali nemogoče čistiit ali samo za ostanke cementa pod cementirano konstrukcijo. Terapija tako zahteva menjavo konstrukcija, ki pa za sam vsadek največkrat ni škodljiva. Precej težja in neuspešna je terapija, ko vzroki lečijo v nepopolni regeneraciji in osteointegraciji kostnih nadomestkov. Inficirane dele kosti ali njenih nadomestkov je potrebno čim preje in čim bolj temeljito odstraniti in dekontaminirati vsadek in njegovo ležišče.
Vsadek je mrtvo tuje tkivo, katerega površina je oblikovana tako, da nudi čim boljše pogoje za dobro osteintegracijo, vendar na ta način istočasno omogoča nalaganje neugodnega biofilma na svoji površini. Terapija bolezni je tako usmerjena predvsem v čim hitrejše in natančnejše odstranjevanje plasti plaka s površine vsadka in preprečevanju ponovnega nabiranja le tega. Sistemsko dajanje antibiotikov v telo v primeru vnetij največkrat ni uspešno, saj je vsadek mrtvo, neprekrvavljeno tkivo, tako , da antibiotik bakterijskega plaka na njegovi površini ne doseže. Kratkotrajni učinki pri tovrstni terapiji so vidni samo na okoljnih mehki tkivih. Zaradi istega vzroka tudi uporaba dezenfekcijskih raztopin ni uspešna, saj tudi te do samega vroka ne morejo prodreti. Poleg tega uporaba le the pogosto pripelje do stranskih učinkov, ki so posledica dolgotrajne uporabe in povečevanja koncentracij. Rezistenca mikroorganizmov in glivične superinfekcije zato zahtevajo dodatne terapije, ki prav tako nimajo sigurnega rezultata.
V zadnjih nakaj letih so raziskovanja na področju odstranjevanja biofilma na površini vsadka pripeljala do številnih zaključkov, ki vsi podpirajo lokalno delovanje in kjer se je antnficirano in imikrobna fotodinamična terapija uveljavila kot eden izmed glavnih načinov terpije.
V praksi so se uveljavili različni protokoli vsem pa je skupen fotodinamični mehanizem, ki učinkovito zmanjša količino bakterij na površini vsadka in okolnih tkiv. Iz lastne prakse in drugih kliničnih dokumentacij je uporaba najsledjega načina zelo uspešna: sterilna svetlobnoaktivirajoča raztopina (HELBO blue; Bredent Medical; Senden) se nanese na inficirano in obolelo področje. Barvilo se odstrani s spiranjem s fiziološko raztopino po 60 do 180 sekundah. V tem času se molecule barvila odložijo na negativno nabitih področjih bakterijske stene. Po času delovanja se molekule barvila aktivirajo s hladno lasersko svetlobo (HELBO TheraLite laser, Bredent Medical, Senden). Pri aktivaciji pride do resorpcije energije v molekulah barvila. Pri menjavi spinskega števila elektronov nastanejo kisikovi prosti radikali, ki takoj reagirajo z lipidnimi molekulami v steni bakterij in jo tako nepovratno poškodujejo. Na podoben način uničijo tudi glive v biofilmu. Na opisan način se dekontaminira površina vsadka in obolelo okolno tkivo. Barvilo se zaradi membranskega potenciala eukariontskih celic (tkivo) na dotične ne veže kar pomeni da deluje izključno na prokariontske celice patoloških bakterij.
Na začetku bolezni se pojavi periimplantni mukozitis, ko je problem še omejen na mehka tkiva. V tem primeru je priporočljivo čim hitreje odstraniti vzrok vnetja, preden se ta razširi na trda kostna tkiva. Priporočljivo je odstraniti konstrukcijo in jo očistiti izven ustne votline. Komponete, ki jih ne moremo demontirati, očistimo v ustih z ultrazvokom in strgali, nazadnje pa izvedemo postopek dekontaminacije z metodo AFT.
Če bolezen napreduje, pride do infekcije in poškodbe trdih tkiv, ki tvorijo ležišče vsadka. Na RTG posnetku se problematika opazi kot kostni defekt, klinično pa kot gnojni izcedek iz periimlantnega žepa. Pri terapiji vertikalnih defektov > od 4 mm je potrebna odprta kirataža in reženj s široko bazo. Dezinfekcijo področja izvedemo z metodo AFT. Augumentacija do zgornjega roba vsadka je največkrat neuspešna zaradi nedosegaja potrebnega volumna pri vertikalni gradnji kosti. V primeru prevelike količine kostnega nadomestka pogosto pride do sekundarne infekcije , ki pripelje do še večje izgube kostne mase. V primerjavi z augumentacijo kosti okoli zob ali defektov kostnih grebenov je v tem primeru postopek manj uspešen. Zaradi tega se priporoča ugumentacija z autolognimi kostnimi delci.
Vnetna dogajanja okrog vsadkov nimajo enega in enostavnega vzroka, zato je iskanje le tega ključnega pomena pri izbiri terapije. Prisotnost patološkega biofilma je največkrat glavni vzrok za omenjeno dogajanje. Znano je, da imajo pacienti , ki trpijo za znaki parodontalne bolezni, znatno večje globine sondiranja okrog zobnih vsadkov, večjo izgubo kosti in znake periimplantitisa, kot pacienti, ki sicer nimajo znakov parodontalne bolezni.
Vzrok periimplantnih bolezni je v mnogih primerih relativno lahko ugotoviti, saj gre za nepravilno oblikovano protetično konstrukcijo, ki jo je težko ali nemogoče čistiit ali samo za ostanke cementa pod cementirano konstrukcijo. Terapija tako zahteva menjavo konstrukcija, ki pa za sam vsadek največkrat ni škodljiva. Precej težja in neuspešna je terapija, ko vzroki lečijo v nepopolni regeneraciji in osteointegraciji kostnih nadomestkov. Inficirane dele kosti ali njenih nadomestkov je potrebno čim preje in čim bolj temeljito odstraniti in dekontaminirati vsadek in njegovo ležišče.
Vsadek je mrtvo tuje tkivo, katerega površina je oblikovana tako, da nudi čim boljše pogoje za dobro osteintegracijo, vendar na ta način istočasno omogoča nalaganje neugodnega biofilma na svoji površini. Terapija bolezni je tako usmerjena predvsem v čim hitrejše in natančnejše odstranjevanje plasti plaka s površine vsadka in preprečevanju ponovnega nabiranja le tega. Sistemsko dajanje antibiotikov v telo v primeru vnetij največkrat ni uspešno, saj je vsadek mrtvo, neprekrvavljeno tkivo, tako , da antibiotik bakterijskega plaka na njegovi površini ne doseže. Kratkotrajni učinki pri tovrstni terapiji so vidni samo na okoljnih mehki tkivih. Zaradi istega vzroka tudi uporaba dezenfekcijskih raztopin ni uspešna, saj tudi te do samega vroka ne morejo prodreti. Poleg tega uporaba le the pogosto pripelje do stranskih učinkov, ki so posledica dolgotrajne uporabe in povečevanja koncentracij. Rezistenca mikroorganizmov in glivične superinfekcije zato zahtevajo dodatne terapije, ki prav tako nimajo sigurnega rezultata.
V zadnjih nakaj letih so raziskovanja na področju odstranjevanja biofilma na površini vsadka pripeljala do številnih zaključkov, ki vsi podpirajo lokalno delovanje in kjer se je antnficirano in imikrobna fotodinamična terapija uveljavila kot eden izmed glavnih načinov terpije.
V praksi so se uveljavili različni protokoli vsem pa je skupen fotodinamični mehanizem, ki učinkovito zmanjša količino bakterij na površini vsadka in okolnih tkiv. Iz lastne prakse in drugih kliničnih dokumentacij je uporaba najsledjega načina zelo uspešna: sterilna svetlobnoaktivirajoča raztopina (HELBO blue; Bredent Medical; Senden) se nanese na inficirano in obolelo področje. Barvilo se odstrani s spiranjem s fiziološko raztopino po 60 do 180 sekundah. V tem času se molecule barvila odložijo na negativno nabitih področjih bakterijske stene. Po času delovanja se molekule barvila aktivirajo s hladno lasersko svetlobo (HELBO TheraLite laser, Bredent Medical, Senden). Pri aktivaciji pride do resorpcije energije v molekulah barvila. Pri menjavi spinskega števila elektronov nastanejo kisikovi prosti radikali, ki takoj reagirajo z lipidnimi molekulami v steni bakterij in jo tako nepovratno poškodujejo. Na podoben način uničijo tudi glive v biofilmu. Na opisan način se dekontaminira površina vsadka in obolelo okolno tkivo. Barvilo se zaradi membranskega potenciala eukariontskih celic (tkivo) na dotične ne veže kar pomeni da deluje izključno na prokariontske celice patoloških bakterij.
Na začetku bolezni se pojavi periimplantni mukozitis, ko je problem še omejen na mehka tkiva. V tem primeru je priporočljivo čim hitreje odstraniti vzrok vnetja, preden se ta razširi na trda kostna tkiva. Priporočljivo je odstraniti konstrukcijo in jo očistiti izven ustne votline. Komponete, ki jih ne moremo demontirati, očistimo v ustih z ultrazvokom in strgali, nazadnje pa izvedemo postopek dekontaminacije z metodo AFT.
Če bolezen napreduje, pride do infekcije in poškodbe trdih tkiv, ki tvorijo ležišče vsadka. Na RTG posnetku se problematika opazi kot kostni defekt, klinično pa kot gnojni izcedek iz periimlantnega žepa. Pri terapiji vertikalnih defektov > od 4 mm je potrebna odprta kirataža in reženj s široko bazo. Dezinfekcijo področja izvedemo z metodo AFT. Augumentacija do zgornjega roba vsadka je največkrat neuspešna zaradi nedosegaja potrebnega volumna pri vertikalni gradnji kosti. V primeru prevelike količine kostnega nadomestka pogosto pride do sekundarne infekcije , ki pripelje do še večje izgube kostne mase. V primerjavi z augumentacijo kosti okoli zob ali defektov kostnih grebenov je v tem primeru postopek manj uspešen. Zaradi tega se priporoča ugumentacija z autolognimi kostnimi delci.







Zobni nadomestek na vsadkih izboljša kvaliteto življenja in ima dolgo življenjsko dobo. Vse več pacientov ima željo, da bi si na ta način sanirali zobovje. Tudi pacienti, ki so bili oskrblejni na konvencionalen način si želijo spremebe v smeri boljših in kar se da estetskih nadomestkov, ki so do malenkosti podobni originalom. Zahteva po nadomestkih, ki ustrezajo, tudi po obliki in položaju rdečega tkiva, stanju pred izgubo zobovja, je največkrat glavni vzrok zapleta na relaciji pacient terapevt, saj plačnike dejansko ne zanima kako, kdaj in zakaj je prišlo do izgube kostne mase na področju, kjer so bili zobje izruvani. Problematika je pripeljala tudi do rešitev, ki zahtevajo predimplantološko pripravo trdih in mehkih tkiv, ki ima cilj kar se da optimalno rekonstrukcijo zobovja.
Atrofija zobiščnega nastavka se pojavlja na mestih kjer je bil le ta brez obremenitve. Načini rekonstrukcije kostnih grebenov so bili opisani že mnogo pred pojavom zobnih vsadkov. Poznamo številne nadomestke kosti, vendar autologni nadomestki še vedno predstavljajo zlati standard pri rekonstrukciji čeljustnic.
Zaradi visokih estetski zahtev je rekonstrukcija zgornjega alveolarnega grebena v vidnem področju poseben izziv. Zaradi izgube sekalcev relativno hitro pride do izgube kostnega in tudi mehkega tkiva. Rekonstrukcija teži k ponovni vspostavitvi oblike vestibularnega dela zobiščnega nastavka skupaj z oblikovanjem jougae alveolariae. Pravilna rekonstrukcija je pomebna tudi zaradi zadostne podpore zgornje ustnice, kar spada v sklop dobre estetske sanacije. Že desetletja izvajalci rekonstrukcij smatrajo Cristo zygomatico alveolaris zaradi njene konveksne oblike idealno donorsko mesto za transplantat. Poleg tega, da dotični transplantat omogoča skoraj idealno vestibularno obliko rekonstruiranega alveolarnega grebena, lahko z njim dosežemo tudi dober odnos med trdim in mehkim tkivom, ki ne zahteva dodatnih vezivnih transplantatov in dodatnih kostnih nadomestkov neauotolognega porekla.
V transkaninem področju je v ospredju vspostavitev grizne funkcije z zobmi na zobnih vsadkih. V spodnji čeljusti ugodno implantacijo največkrat onemogoča zmanjšana vertikalna komponenta kosti nad n. mandibularisom, čemur se lahko pridružuje tudi zmanjšan obseg čeljustnice v transerzalni smeri. V zgornji čeljustnici je vzrok za težko implantacijo izguba kosti v transverzalni in vertikaln smeri, čemur vzrok je tudi relativno spuščanje dna sinusa.
Transverzalno pomanjkanje kosti je mogoče nadomestiti z apozicijo kosti. Najbolj primerno donorsko področje za opisan način je retromolarni prostor. 3D rtg posnetek nam je lahko v veliko pomoč pri ugotavljanju mesta kostnega pomanjkanja, kar olajša kasnejšo rehabilitacijo. Tako imenovana sendvič osteoplastika je način vertikalnega in hkrati transverzalnega povečanja alveolarnega grebena, v primeru da povečanje ni potrebno za več kot približno 6 mm. Kadar je potrebno obsežnejše povečanje alveolarnega grebena zgornje čeljustnice v obeh smereh in je vertikalna komponenta kosti do sinusa zmanjšana pod 6 mm je potreben dvig sinusnega dna. Autorji največkrat opisujejo način z odpiranjem okna v sinus. S kostnim strgalom je potrebno stanjšati debelino kosti na minimum , s čimer zmanjšamo možnost poškodbe membrabe pri ődpiranju˝okna poleg tega pa pri tem pa naberemo precej kosti, ki jo zbiramo v zato pripravljeni skodelici, skupaj s krvjo, fitiološko raztopino in dodanim kostnim nadomestko, ki poveča volume mase do meje, ki je potrebna za zapolnitev prostora med dnom sinusa in ˝novim dnom˝, ki ga predstavlja dvignjena sinusna mebrana podprta z eno od umetnih membran.
Atrofija zobiščnega nastavka se pojavlja na mestih kjer je bil le ta brez obremenitve. Načini rekonstrukcije kostnih grebenov so bili opisani že mnogo pred pojavom zobnih vsadkov. Poznamo številne nadomestke kosti, vendar autologni nadomestki še vedno predstavljajo zlati standard pri rekonstrukciji čeljustnic.
Zaradi visokih estetski zahtev je rekonstrukcija zgornjega alveolarnega grebena v vidnem področju poseben izziv. Zaradi izgube sekalcev relativno hitro pride do izgube kostnega in tudi mehkega tkiva. Rekonstrukcija teži k ponovni vspostavitvi oblike vestibularnega dela zobiščnega nastavka skupaj z oblikovanjem jougae alveolariae. Pravilna rekonstrukcija je pomebna tudi zaradi zadostne podpore zgornje ustnice, kar spada v sklop dobre estetske sanacije. Že desetletja izvajalci rekonstrukcij smatrajo Cristo zygomatico alveolaris zaradi njene konveksne oblike idealno donorsko mesto za transplantat. Poleg tega, da dotični transplantat omogoča skoraj idealno vestibularno obliko rekonstruiranega alveolarnega grebena, lahko z njim dosežemo tudi dober odnos med trdim in mehkim tkivom, ki ne zahteva dodatnih vezivnih transplantatov in dodatnih kostnih nadomestkov neauotolognega porekla.
V transkaninem področju je v ospredju vspostavitev grizne funkcije z zobmi na zobnih vsadkih. V spodnji čeljusti ugodno implantacijo največkrat onemogoča zmanjšana vertikalna komponenta kosti nad n. mandibularisom, čemur se lahko pridružuje tudi zmanjšan obseg čeljustnice v transerzalni smeri. V zgornji čeljustnici je vzrok za težko implantacijo izguba kosti v transverzalni in vertikaln smeri, čemur vzrok je tudi relativno spuščanje dna sinusa.
Transverzalno pomanjkanje kosti je mogoče nadomestiti z apozicijo kosti. Najbolj primerno donorsko področje za opisan način je retromolarni prostor. 3D rtg posnetek nam je lahko v veliko pomoč pri ugotavljanju mesta kostnega pomanjkanja, kar olajša kasnejšo rehabilitacijo. Tako imenovana sendvič osteoplastika je način vertikalnega in hkrati transverzalnega povečanja alveolarnega grebena, v primeru da povečanje ni potrebno za več kot približno 6 mm. Kadar je potrebno obsežnejše povečanje alveolarnega grebena zgornje čeljustnice v obeh smereh in je vertikalna komponenta kosti do sinusa zmanjšana pod 6 mm je potreben dvig sinusnega dna. Autorji največkrat opisujejo način z odpiranjem okna v sinus. S kostnim strgalom je potrebno stanjšati debelino kosti na minimum , s čimer zmanjšamo možnost poškodbe membrabe pri ődpiranju˝okna poleg tega pa pri tem pa naberemo precej kosti, ki jo zbiramo v zato pripravljeni skodelici, skupaj s krvjo, fitiološko raztopino in dodanim kostnim nadomestko, ki poveča volume mase do meje, ki je potrebna za zapolnitev prostora med dnom sinusa in ˝novim dnom˝, ki ga predstavlja dvignjena sinusna mebrana podprta z eno od umetnih membran.














Direktna izdelava kompozitnih (belih) plomb v transkaninem področju (kočniki in ličniki) je lahko zamuden in na napake zelo občutljiv postopek, ki v frekventni ambulanti pripelje do kasnejših problemov, kar se sicer ne bi zgodilo pri uporabi klasičnega amalgama. Uporaba amalgama dovoljuje manj kompliciran in hitrejši postopek pri izdelavi plombe, vendar pa se predvsem v zadnjem času pojavljajo vse višje estetske zahteve, poleg tega pa, vsaj po mojem mnenju, neosnovan, pretiran strah pred toksičnostjo sestavin amalgama.
Kompozitna plomba je lahko načeloma po vzdržljivosti in trajnosti podobna skoraj neuničljivemu amalgamu, vendar pod pogojem, da si zobozdravnik za izdelavo vzame precej več časa kot pri amalgamski plombi. Pri izdelavi kompozitne plombe v transkaninem področju je mogoče predvidljive rezultate doseči le z postopnim nanašanjem in sprotnim strjevanjem materiala, s čimer zmanjšamo učinek krčenja materiala pri strjevanju na kvaliteto obrobne zapore. Tehnika je zahtevna in kompleksna saj je lahko vsaka plast, ki ni nameščena na predpisan način, vzrok za neuspeh. V zadnjem času se postopno razvijajo kompoziti, ki naj bi zgoraj opisano problematiko precej zmanjšali, saj proizvajalci zagotavljajo, da naj bi bili rezultati zadovoljivi kljub hitremu in enostavnemu postopku nanašanja kompozita v kaviteto (podobno kot pri amalgamu).
Tehnika nanosa v do 4mm debeli plasti se imenuje ¨bulk¨tehnika in je bistveno hitrejša in preprostejša od klasičnega nanašanja po plasteh. Materiali (Tetric Evo Ceram) naj bi v tem pogledu presegali druge kompozite, saj naj bi njihov manjši polimerizacijski stres posledično pripeljal do manjše prepustnosti strjenega materiala in boljšo obrobno zaporo, kar pomeni manjšo verejetnost za preobčutljivost zoba po izdelavi plombe in manjšo verjetnost za pojav sekundarnega kariesa. Matriali namenjeni bulk tehniki imajo nekoliko spremenjeno sestavo v primerjavi z drugimi kompoziti. Vsebujejo različna steklasta polnila in dve velikosti delcev: steklene delce, iteribijev fluorid, mešane okside in že polimerizirane delce, katerih lomni količnik je v skladu z mešanico monomerov, kar zniža stopnjo krčenja. Materiali vsebujejo tudi reaktivni pospeševalec polimerizacije, tako da se plast debela štiri millimetre enakomerno polimerizira tudi na delih, ki niso direktno osvetleni z modro svetlobo. Materiali so zaenkrat na voljo v treh osnovnih barvah, kar je za izdelavo plomb v transkaninen sektorju, kjer je debelina plomb problematična s stališča strjevanja, načeloma povsem zadovoljivo.
Primer vsakdanjega postopka v ordinacijah, kjer je postopek menjave amalgamske plombe skrajšan in kvaliteten z uporabo bulk tehnike:








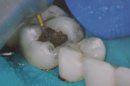



Kljub previdnosti in strokovnosti oralno kirurških postopkov se krvavitvam po posegih ni moč popolnoma izogniti. Vzroki so lahko iatrogeni, prirojeni ali medikamntozni. Največkrat se pojavijo v prvih 24 urah po posegu, redkeje kasneje. Pri pacientih z motnjami strjevana krvi tako svetujemo daljši in pogostejši nadzor po posegu. Tudi najmanjše krvavitve ki trajajo dlje od enega dneva niso zanemarljive, večje, ki bi lahko trenutno ogrožale življenje, pa so k sreči velika redkost.
Krvavitve po posegu se lahko pojavljajo pri zdravih pacientih, vendar mnogo pogosteje pri tistih, ki imajo prirojene ali pridobljene motnje v strjevanju krvi ali tistih, ki prejemajo zdravila, ki spremenijo strjevanje krvi. Natančna anamneza pred posegi, v kateri naj bi pacienti navedli zdravila, ki jih prejemajo, dosedanje motnje strjevanja krvi po stomatoloških posegih, motnje strjevanja po poškodbah in podobno, je tako ključnega pomena za izogibanje tovrstnih zapletov. Posvet z internistom, splošnim zdravnikom, onkologom… je modra poteza, glede na to, da mnogi pacienti sami sploh ne vedo katera zdravila prejemajo oziroma katere sistemske bolezni imajo.
Med prirojene motnje strjevanja krvi sodijo hemofilija A, B in C ter Von Willebrand-Jurgensov sindrom. Pri hemofiliji manjkajo faktorji (VIII, IX in XI ) strjevanja krvi . Prenaša se recesivno preko kromosoma X, torej so prenašalke heterozygotne ženske. Pojavlja se pri sedmih pacientih na 100.000 ljudi. V 80 % imajo pacienti hemofilijo A (manjka factor VIII). Hemofilija B (manjka factor IX) je prisotna v 13 %, hemofilija C (manjka factor XI) pa v 7%. Bolezen ima različne težavnostne stopnje. Subhemofilija je prisotna v 15 do 60 %, lahka oblika v 6 do 15 %, srednje težka oblika v 1 do 5% ter težka oblika v manj kot 1%. Pri vseh oblikah hemofilije je potrebno predhodno usklajevanje posega z internistom, ki bo pacienta glede na težavnosto stopnjo bolezni pacienta ustrezno pripravil. Pri težkih oblikah bolezni je nujna hospitalizacija in oralno kirurški poseg v bolnišnici. V primeru, da hemofilika obravnavamo v ambulanti je potrebno neprepustno šivanje rane s samoresorbilnim šivalnim materialom ter aplikacija ustreznih medikamentov, najbolje s strani internista. Priporoča se aplikacija antibiotikov, da se izognemo infekciji hematoma.
Von Willebrand-Jurgensov sindrom je s prevalenco okrog 1% najpogostejša prirojena motnja v strjevanju krvi. Za klinično sliko je značilna motnja adhezijske sposobnosti trombocitov, ki ima vzrok v motnji endotela žil ter motnji Von Willebrandovega faktorja, ki se tvori v megakariocitih. Ločimo tip 1 (pomanjkanje faktorja), tip 2 (moteno delovanje faktorja) in tip 3 (popolna odsotnost faktorja). Najpogosteje je prisoten tip 2 bolezni (60 do 80 %) za katero so značilni površinski hematomi, dolgotrajne krvavitve po lažjih poškodbah, težke menstruacije, spontane krvavitve iz nosu in značilne kasne krvavitve po ruvanju zob. Ravno to bolezen največkrat prvi diagnosticira zobozdravnik pri prvem ruvanju zob. V kolikor pacient v anamnezi že navede dotično bolezen je ključnega pomena posvet z internistom v fazi priprave na poseg. Pri lažjih oblikah je zadostna medikamentozna priprava na oralno kirurški poseg, pri težjih, pa podobno kot pri hemofiliji, obvezna hospitalizacija za potrebe posega.
Ciroza jeter in leukemija sta stanji vredni pozornosti, če se odločamo za oralno kirurški poseg. Obe bolezni imata poleg drugih težav tudi skupni imenovalec, ki povzroča motnje v strjevanju. Splošna anamneza pred posegom in posvet z internistom, za natančnejšo opredelitev bolezni, se spet izkaže za modro in neobhodno odločitev.
Zdravila, ki vplivajo na strjevanje krvi imajo cilj preprečiti nastanek intravenoznih strdkov. V skupino spadajo: glikoproteini IIb/IIIa-antagonisti receptorjev, inhibitorji trombina, heparin, antagonisti vitamina K, antagonisti ADP, blokatorji agregacije trombocitov…Večina teh zdravil prejemajo pacienti po že doživetih internističnih zapletih, aspirin pa je najbolj pogosto profilaktično zdravilo, ki spada v skupino, ki blokira agregacijo trombocitov (antiagreganti). Vpliv acetilsalicilne kisline na delovanje trombocitov je ireverzibilen, tako da je učinek na daljše strjevanje krvi odvisen od življenjske dobe trmbocita (7 do 10 dni), kar je tudi razlog za določitev časovnega zamika posega po prenehanju jemanja Aspirina (1 teden). Zdrav kostni mozeg sicer lahko v dveh do treh dneh že nadomesti oslabljeno funkcijo trombocitov za 30-50%. Verjetnost za postoperativne zaplete v smislu krvavitve je tako, pri jemanju profilaktične doze (100 mg), relativno nizek, čeprav je potrebno pacientom razložiti večjo možnost za nastanek hematomov. Pacientom tako ni potrebno prekiniti profilaktično terapijo z Aspirinom pri običajnih oralno-kirurških posegih. V kolikor pacienti prejemajo višje dnevne doze acetilsalicilne kisline, je potrebna predoperativna priprava, ki vključuje posvet z internistom. V kolikor je mogoče dozo brez neželjenih učinkov spustiti na 100 mg lahko poseg tudi izvedemo. V tem primeru je nujen zamik posega za en teden. Antagonisti vitamina K vplivajo na encim K epoksid reduktazo in s tem na metabolizem vitamina, ki je potreben za sintezo različnih faktorjev strjevanja krvi. Tromboplastični čas se je uporabljal kot merilo za učinek zdravila na strjevanje in lahko znotraj normalne funkcije strjevanja krvi variira od 70 do 120 %. Zaradi individualnih odstopanj so vrednosti standardizirane in podane v INR (International Normalized Ratio). Pacienti, ki prejemajo tovrstna zdravila imajo vedno dokument na katerem so beležene INR vrednosti. Po strokovni literaturi naj bi se enostavnejši posegi opravljali pri najvišjih vrednostih INR od 2,0 do 3,0. Med enostavnejše posege spadajo tisti za katere menimo da zaustavljanje krvavitve s šivanjem (tesna zapora rane) ne bo predstavljajla problem. Pri težjih posegih (serijska ruvanja, profesionalno čiščenje zob…) je potrebno spusti INR vrednost pod 2,0. Pri vseh tovrstnih posegih je potrebno predhodno posvetovanje z internistom, ki lahko določi tveganja pri zmanjšanju terapevtskega odmerka in po potrebi predpiše začasno terapijo s heparinom. Posebno pozornost in posvet z internistom (NOAK: Pradaxa, Apixaban, Rivaroxaban) tako predstavljajo zdravila,pri katerih terapevtskega učinka ni mogoče meriti z INR vrednostmi. Pacinti, ki prejemajo zdravila (ADP- antagonisti: Plavix, Iscover, Efient,…) po vgradnji stenta oziroma vstavljanju koronarnih endoprotez navadno ne smejo prekiniti ali zamenjati terapije prvih šest do dvanajst mesecev po posegu. Največkrat prejemajo dvojno ali celo trojno kombinacijo zdravil proti strjevanju. Samo zares nujna oralno kirurška stanja so lahko indikacija za poseg, pod pogojem interdisciplinarne obravnave med internistom in zobozdravnikom. Kljub napisanemu se je v praksi izkazalo, da enostavne ekstrakcije zob z naknadnim šivanjem rane ne predstavljajo možnosti za krvavitev po posegu.
Med pogostimi razlogi za krvavitev velja omeniti obsežne poškodbe tkiva med kirurškimi posegi. Obsežne krvavitve med in po posegih nastanejo pri poškodbah večjih žil, ki po pravilu spremljajo večje istoimenske živce. Nepričakovane reakcije pacienta lahko pripeljejo do poškodb mehkih tkiv z rotirajočimi inštrumenti. Posebno nevarne so poškodbe ustnega dna in a. sublingvalis, ki pri zelo atrofiranih čeljustih leži na ali celo v lingvalni kompakti mandibule.
Krvavitve po posegu se lahko pojavljajo pri zdravih pacientih, vendar mnogo pogosteje pri tistih, ki imajo prirojene ali pridobljene motnje v strjevanju krvi ali tistih, ki prejemajo zdravila, ki spremenijo strjevanje krvi. Natančna anamneza pred posegi, v kateri naj bi pacienti navedli zdravila, ki jih prejemajo, dosedanje motnje strjevanja krvi po stomatoloških posegih, motnje strjevanja po poškodbah in podobno, je tako ključnega pomena za izogibanje tovrstnih zapletov. Posvet z internistom, splošnim zdravnikom, onkologom… je modra poteza, glede na to, da mnogi pacienti sami sploh ne vedo katera zdravila prejemajo oziroma katere sistemske bolezni imajo.
Med prirojene motnje strjevanja krvi sodijo hemofilija A, B in C ter Von Willebrand-Jurgensov sindrom. Pri hemofiliji manjkajo faktorji (VIII, IX in XI ) strjevanja krvi . Prenaša se recesivno preko kromosoma X, torej so prenašalke heterozygotne ženske. Pojavlja se pri sedmih pacientih na 100.000 ljudi. V 80 % imajo pacienti hemofilijo A (manjka factor VIII). Hemofilija B (manjka factor IX) je prisotna v 13 %, hemofilija C (manjka factor XI) pa v 7%. Bolezen ima različne težavnostne stopnje. Subhemofilija je prisotna v 15 do 60 %, lahka oblika v 6 do 15 %, srednje težka oblika v 1 do 5% ter težka oblika v manj kot 1%. Pri vseh oblikah hemofilije je potrebno predhodno usklajevanje posega z internistom, ki bo pacienta glede na težavnosto stopnjo bolezni pacienta ustrezno pripravil. Pri težkih oblikah bolezni je nujna hospitalizacija in oralno kirurški poseg v bolnišnici. V primeru, da hemofilika obravnavamo v ambulanti je potrebno neprepustno šivanje rane s samoresorbilnim šivalnim materialom ter aplikacija ustreznih medikamentov, najbolje s strani internista. Priporoča se aplikacija antibiotikov, da se izognemo infekciji hematoma.
Von Willebrand-Jurgensov sindrom je s prevalenco okrog 1% najpogostejša prirojena motnja v strjevanju krvi. Za klinično sliko je značilna motnja adhezijske sposobnosti trombocitov, ki ima vzrok v motnji endotela žil ter motnji Von Willebrandovega faktorja, ki se tvori v megakariocitih. Ločimo tip 1 (pomanjkanje faktorja), tip 2 (moteno delovanje faktorja) in tip 3 (popolna odsotnost faktorja). Najpogosteje je prisoten tip 2 bolezni (60 do 80 %) za katero so značilni površinski hematomi, dolgotrajne krvavitve po lažjih poškodbah, težke menstruacije, spontane krvavitve iz nosu in značilne kasne krvavitve po ruvanju zob. Ravno to bolezen največkrat prvi diagnosticira zobozdravnik pri prvem ruvanju zob. V kolikor pacient v anamnezi že navede dotično bolezen je ključnega pomena posvet z internistom v fazi priprave na poseg. Pri lažjih oblikah je zadostna medikamentozna priprava na oralno kirurški poseg, pri težjih, pa podobno kot pri hemofiliji, obvezna hospitalizacija za potrebe posega.
Ciroza jeter in leukemija sta stanji vredni pozornosti, če se odločamo za oralno kirurški poseg. Obe bolezni imata poleg drugih težav tudi skupni imenovalec, ki povzroča motnje v strjevanju. Splošna anamneza pred posegom in posvet z internistom, za natančnejšo opredelitev bolezni, se spet izkaže za modro in neobhodno odločitev.
Zdravila, ki vplivajo na strjevanje krvi imajo cilj preprečiti nastanek intravenoznih strdkov. V skupino spadajo: glikoproteini IIb/IIIa-antagonisti receptorjev, inhibitorji trombina, heparin, antagonisti vitamina K, antagonisti ADP, blokatorji agregacije trombocitov…Večina teh zdravil prejemajo pacienti po že doživetih internističnih zapletih, aspirin pa je najbolj pogosto profilaktično zdravilo, ki spada v skupino, ki blokira agregacijo trombocitov (antiagreganti). Vpliv acetilsalicilne kisline na delovanje trombocitov je ireverzibilen, tako da je učinek na daljše strjevanje krvi odvisen od življenjske dobe trmbocita (7 do 10 dni), kar je tudi razlog za določitev časovnega zamika posega po prenehanju jemanja Aspirina (1 teden). Zdrav kostni mozeg sicer lahko v dveh do treh dneh že nadomesti oslabljeno funkcijo trombocitov za 30-50%. Verjetnost za postoperativne zaplete v smislu krvavitve je tako, pri jemanju profilaktične doze (100 mg), relativno nizek, čeprav je potrebno pacientom razložiti večjo možnost za nastanek hematomov. Pacientom tako ni potrebno prekiniti profilaktično terapijo z Aspirinom pri običajnih oralno-kirurških posegih. V kolikor pacienti prejemajo višje dnevne doze acetilsalicilne kisline, je potrebna predoperativna priprava, ki vključuje posvet z internistom. V kolikor je mogoče dozo brez neželjenih učinkov spustiti na 100 mg lahko poseg tudi izvedemo. V tem primeru je nujen zamik posega za en teden. Antagonisti vitamina K vplivajo na encim K epoksid reduktazo in s tem na metabolizem vitamina, ki je potreben za sintezo različnih faktorjev strjevanja krvi. Tromboplastični čas se je uporabljal kot merilo za učinek zdravila na strjevanje in lahko znotraj normalne funkcije strjevanja krvi variira od 70 do 120 %. Zaradi individualnih odstopanj so vrednosti standardizirane in podane v INR (International Normalized Ratio). Pacienti, ki prejemajo tovrstna zdravila imajo vedno dokument na katerem so beležene INR vrednosti. Po strokovni literaturi naj bi se enostavnejši posegi opravljali pri najvišjih vrednostih INR od 2,0 do 3,0. Med enostavnejše posege spadajo tisti za katere menimo da zaustavljanje krvavitve s šivanjem (tesna zapora rane) ne bo predstavljajla problem. Pri težjih posegih (serijska ruvanja, profesionalno čiščenje zob…) je potrebno spusti INR vrednost pod 2,0. Pri vseh tovrstnih posegih je potrebno predhodno posvetovanje z internistom, ki lahko določi tveganja pri zmanjšanju terapevtskega odmerka in po potrebi predpiše začasno terapijo s heparinom. Posebno pozornost in posvet z internistom (NOAK: Pradaxa, Apixaban, Rivaroxaban) tako predstavljajo zdravila,pri katerih terapevtskega učinka ni mogoče meriti z INR vrednostmi. Pacinti, ki prejemajo zdravila (ADP- antagonisti: Plavix, Iscover, Efient,…) po vgradnji stenta oziroma vstavljanju koronarnih endoprotez navadno ne smejo prekiniti ali zamenjati terapije prvih šest do dvanajst mesecev po posegu. Največkrat prejemajo dvojno ali celo trojno kombinacijo zdravil proti strjevanju. Samo zares nujna oralno kirurška stanja so lahko indikacija za poseg, pod pogojem interdisciplinarne obravnave med internistom in zobozdravnikom. Kljub napisanemu se je v praksi izkazalo, da enostavne ekstrakcije zob z naknadnim šivanjem rane ne predstavljajo možnosti za krvavitev po posegu.
Med pogostimi razlogi za krvavitev velja omeniti obsežne poškodbe tkiva med kirurškimi posegi. Obsežne krvavitve med in po posegih nastanejo pri poškodbah večjih žil, ki po pravilu spremljajo večje istoimenske živce. Nepričakovane reakcije pacienta lahko pripeljejo do poškodb mehkih tkiv z rotirajočimi inštrumenti. Posebno nevarne so poškodbe ustnega dna in a. sublingvalis, ki pri zelo atrofiranih čeljustih leži na ali celo v lingvalni kompakti mandibule.


Uporaba medzobne krtačke predstavlja bistvo dnevne ustne higiene.
Medzobna ščetka je pripomoček za vzdrževanje ustne higiene. Razvoj medzobnih krtačk sega daleč nazaj v zgodovino. Prve oblike naj bi uporabljali že babilonci pred 5000 leti. Žvečili so tanko leseno paličico, ki so jo individualno oblikovali. Približni predhodniki današnjih medzobnih krtačk so bili zobotrebci, ki so se prvič pojavili pri Starih grkih in Rimljanih. Kitajci naj bi pred približno 3600 leti uporabljali čopasti krtački podobno pripravo. Leseno paličico so na enem koncu preoblikovali v metljici podobno strukturo. Za izdelavo so uporabljali les aaromatičnih dreves, da so poleg čiščenja dosegli tudi dezinfekcijski in osvežilni učinek.
Pionirsko vlogo pri razvoju današnjih medzobnih krtačk je v sedemdesetih letih imelo podjetje Curadent iz Švice. Še danes so pri inovacijah na tem področju na prvem mestu. Sodobna medzobna krtačka mora biti učinkovita, atravmatična in sprejemnljiva. Ni dovolj, da poseže v medzobni prostor in odstrani bakterijski biofilm. Čiščenje ne sme poškodovati dlesni v medzobnem prostoru (medzobne papile). Ščetka mora biti oblikovana priročno, da relativno težko čiščenje postane lažje in primerno tudi za manj spretne osebe. Medzobna ščetka je učunkovita, če s ščetinami zapolni ves medzobni prostor. Ščetke imajo kovinsko jedro iz posebne legirane kirurške žice v katero so vpete tanke čvrste in hkrati elastične ščetine, ki pri čiščenju medzobnega prostora delujejo po principu dežnika. Pri vhodu v medzobni prostor se stisneju, v samem prostoru pa razširijo in prilagodijo morfologiji zobnih površin v tem predelu. Opisano žično jedro zagotavlja atravmatičnost. Lastnost je dopolnjena še z konusnim vpetjem v plastični nosilec, kar žičnemu jedru omogoča tudi povečano fleksibilnost, kar zmanjša tudi verjetnost za zlom ščetke. Največkrat je krtačkam priložen tudi sistem za merjenje velikosti medzobnih prostorov, kar dodatno poveča učinkovitost čiščenja in zmanjša možnost za poškodbe struktur v medzobnem prostoru.
Pravilna uporaba medzobnih krtačk je med vsemi pripomočki za vzdrževanje ustne higiene prav na vrhu po pomembnosti in enostavnosti uporabe. Na žalost mnogo pacientov meni, da so se z medzobno krtačko poškodovali, ker vsaj na začetku uporabe, dlesen pri čiščenju močno krvavi. Prepričanje je seveda popolnoma zmotno in ravno v naprotju z dejanskim dogajanjem. Dlesen krvavi zaradi prisotnosti plaka v medzobnem prostoru, ki pogojuje vnetje dlesni (gingivitis). Z natančnim in pravilnim odstranjevanjem plaka z zob in iz medzobnih prostorov se lahko vnetje dlesni, ki predstavlja začetno fazo parodontalne bolezni, popolnoma odpravi.
Medzobna ščetka je pripomoček za vzdrževanje ustne higiene. Razvoj medzobnih krtačk sega daleč nazaj v zgodovino. Prve oblike naj bi uporabljali že babilonci pred 5000 leti. Žvečili so tanko leseno paličico, ki so jo individualno oblikovali. Približni predhodniki današnjih medzobnih krtačk so bili zobotrebci, ki so se prvič pojavili pri Starih grkih in Rimljanih. Kitajci naj bi pred približno 3600 leti uporabljali čopasti krtački podobno pripravo. Leseno paličico so na enem koncu preoblikovali v metljici podobno strukturo. Za izdelavo so uporabljali les aaromatičnih dreves, da so poleg čiščenja dosegli tudi dezinfekcijski in osvežilni učinek.
Pionirsko vlogo pri razvoju današnjih medzobnih krtačk je v sedemdesetih letih imelo podjetje Curadent iz Švice. Še danes so pri inovacijah na tem področju na prvem mestu. Sodobna medzobna krtačka mora biti učinkovita, atravmatična in sprejemnljiva. Ni dovolj, da poseže v medzobni prostor in odstrani bakterijski biofilm. Čiščenje ne sme poškodovati dlesni v medzobnem prostoru (medzobne papile). Ščetka mora biti oblikovana priročno, da relativno težko čiščenje postane lažje in primerno tudi za manj spretne osebe. Medzobna ščetka je učunkovita, če s ščetinami zapolni ves medzobni prostor. Ščetke imajo kovinsko jedro iz posebne legirane kirurške žice v katero so vpete tanke čvrste in hkrati elastične ščetine, ki pri čiščenju medzobnega prostora delujejo po principu dežnika. Pri vhodu v medzobni prostor se stisneju, v samem prostoru pa razširijo in prilagodijo morfologiji zobnih površin v tem predelu. Opisano žično jedro zagotavlja atravmatičnost. Lastnost je dopolnjena še z konusnim vpetjem v plastični nosilec, kar žičnemu jedru omogoča tudi povečano fleksibilnost, kar zmanjša tudi verjetnost za zlom ščetke. Največkrat je krtačkam priložen tudi sistem za merjenje velikosti medzobnih prostorov, kar dodatno poveča učinkovitost čiščenja in zmanjša možnost za poškodbe struktur v medzobnem prostoru.
Pravilna uporaba medzobnih krtačk je med vsemi pripomočki za vzdrževanje ustne higiene prav na vrhu po pomembnosti in enostavnosti uporabe. Na žalost mnogo pacientov meni, da so se z medzobno krtačko poškodovali, ker vsaj na začetku uporabe, dlesen pri čiščenju močno krvavi. Prepričanje je seveda popolnoma zmotno in ravno v naprotju z dejanskim dogajanjem. Dlesen krvavi zaradi prisotnosti plaka v medzobnem prostoru, ki pogojuje vnetje dlesni (gingivitis). Z natančnim in pravilnim odstranjevanjem plaka z zob in iz medzobnih prostorov se lahko vnetje dlesni, ki predstavlja začetno fazo parodontalne bolezni, popolnoma odpravi.








